La rhizotomie se révèle une technique ciblée pour réduire durablement les douleurs chroniques, en interrompant la transmission nerveuse. Cette intervention rapide et peu invasive offre un soulagement significatif, validé par de nombreux témoignages. Pourtant, ses bénéfices s’accompagnent de limites et de précautions indispensables, que chaque patient doit connaître avant d’envisager ce traitement.
Introduction à la rhizotomie : définition, enjeux et applications médicales
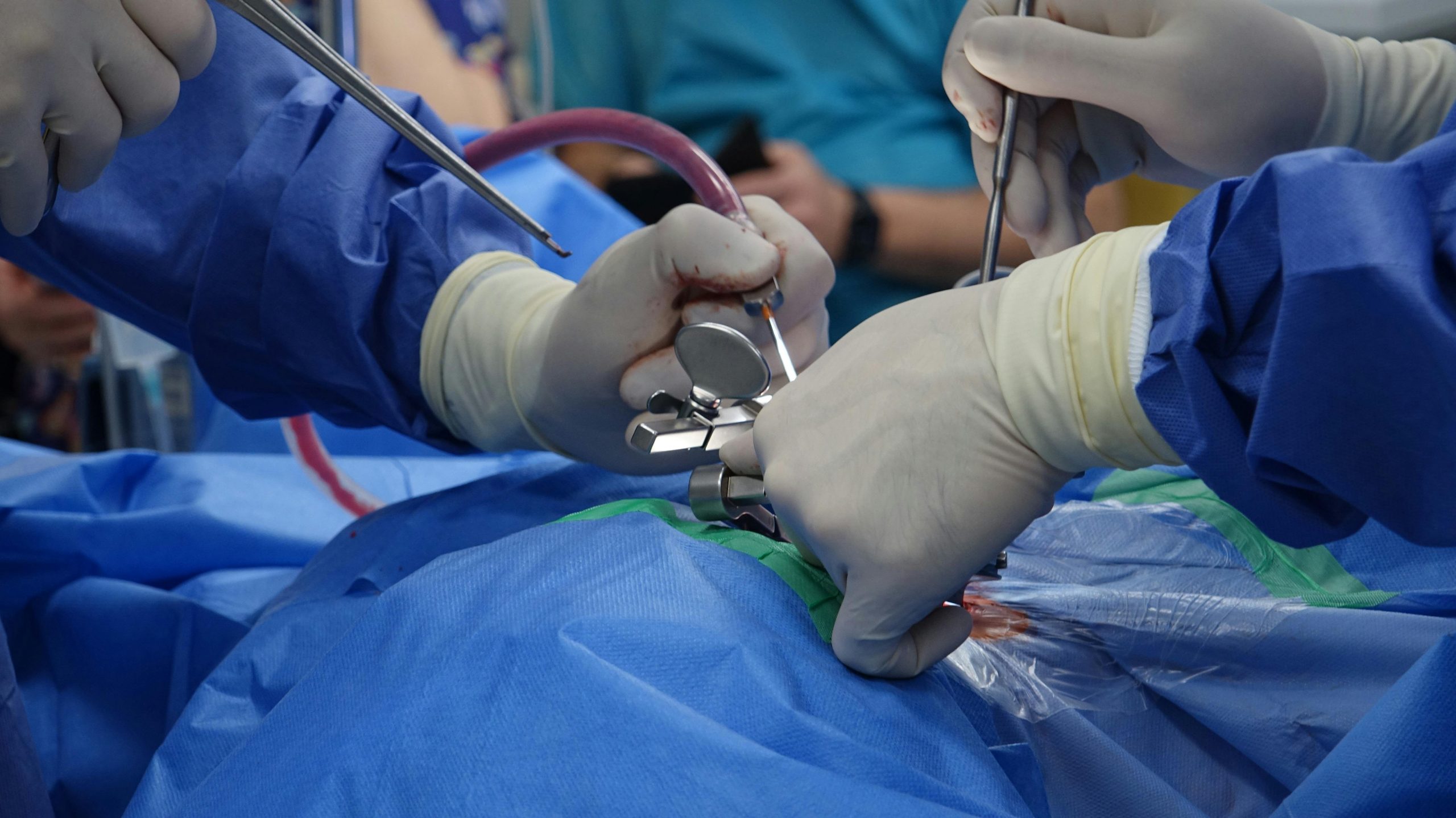
La rhizotomie est une procédure chirurgicale ciblée visant à réduire la douleur chronique ou la spasticité en sectionnant ou détruisant sélectivement certaines racines nerveuses. https://www.envoludia.org/debat-sur-la-sdr-visionnez-la-soiree-du-4-juillet-2022/ explique en détail cette intervention. Elle est principalement utilisée pour traiter douleurs neuropathiques, spasticité ou pathologies inflammatoires, souvent lorsque les traitements conservateurs échouent.
Dans le meme genre : L’impact de la posture sur l’estime de soi
L’importance de la sélection des patients et de l’indication est capitale pour assurer l’efficacité. La procédure peut être réalisée par différentes techniques, incluant des approches mini-invasives, et repose sur un diagnostic précis basé sur l’imagerie et des évaluations neurologiques. Elle comporte des risques, tels que la faiblesse musculaire transitoire ou sensations anormales, mais offre aussi des résultats à long terme, avec une amélioration notable de la qualité de vie, notamment pour les patients souffrant de douleurs persistantes ou de spasticité sévère.
Techniques et modalités opératoires de la rhizotomie
Approches chirurgicales de la rhizotomie
La définition de la procédure de rhizotomie varie selon l’origine de la douleur ou de la spasticité. On distingue la rhizotomie ouverte, impliquant une incision pour exposer les racines nerveuses, et la technique minimalement invasive, très prisée pour son impact réduit et un temps de récupération plus court. La rhizotomie facettaire par thermolésion cible les douleurs chroniques articulaires via une aiguille chauffée permettant la thermocoagulation, détruisant sélectivement les fibres nerveuses douloureuses.
Avez-vous vu cela : Impact des Exercices de Proprioception : Prévenir les Blessures chez les Athlètes
Le rôle de l’imagerie dans le guidage peropératoire est majeur : le scanner ou l’IRM assure une méthode de ciblage nerveux précis, rendant l’intervention plus sûre. Les différences entre rhizotomie lombaire et rhizotomie cervicale résident dans la localisation nerveuse visée et les modalités techniques adaptées à l’anatomie.
Protocoles opératoires et suivi post-opératoire
Avant l’acte, une préparation préopératoire se base sur une évaluation clinique rigoureuse pour valider l’indication médicale courante de la rhizotomie. L’anesthésie adaptée (générale ou locale) garantit le confort et la sécurité. L’intervention dure généralement 30 à 60 minutes.
Après la procédure, la prise en charge des complications est essentielle : des effets secondaires comme faiblesse musculaire, paresthésies ou douleurs temporaires doivent être gérés activement. Une rééducation personnalisée accélère la récupération fonctionnelle attendue et améliore l’impact sur la qualité de vie après traitement.
Bénéfices, résultats et limites de la rhizotomie
Résultats cliniques et durabilité des effets
La rhizotomie dorsale sélective se distingue par une efficacité notable, notamment dans la prise en charge de la spasticité et du traitement de la douleur chronique. Selon les statistiques de réussite publiées, près de 75 % des patients constatent une nette diminution de la spasticité ou de la douleur. L’amélioration est mesurable via des échelles cliniques de référence, démontrant une baisse durable du tonus musculaire et une meilleure qualité de vie, en particulier après une rééducation ciblée.
Concernant la durée d’effet et résultats à long terme, la majorité des patients bénéficient de plusieurs mois à quelques années de soulagement. Toutefois, la régénération nerveuse peut engendrer une récidive des symptômes; des modalités de réintervention sont alors envisageables. Ce constat impose un suivi médical à long terme et l’implication des équipes multidisciplinaires pour ajuster traitement minimalement invasif et rééducation fonctionnelle.
Risques, complications et limites thérapeutiques
La rhizotomie expose à certains risques neurologiques immédiats : infection, paresthésies transitoires, ou douleurs post-opératoires fréquentes mais brèves. À moyen terme, la principale limite reste la reformation des nerfs, ce qui peut provoquer à nouveau de la spasticité ou une douleur chronique. L’efficacité est également sous-optimale si la sélection des patients ou la méthode de ciblage nerveux précis n’est pas rigoureuse. Les complications et effets secondaires possibles nécessitent une communication claire pour fixer les attentes réalistes des patients et garantir un consentement éclairé.
Perspectives et innovations en rhizotomie
La rhizotomie dorsale sélective bénéficie, ces dernières années, d’avancées majeures en matière de techniques de traitement nerveux et d’optimisations récentes en rhizotomie. Grâce à l’intégration d’outils de technologies d’imagerie pour guidage, les équipes spécialisées, telles que celles du centre hospitalier Necker, parviennent à cibler avec plus de précision les racines nerveuses responsables de la spasticité, tout en limitant les complications et effets secondaires possibles.
Les évolutions en thermocoagulation nerveuse améliorent la procédure. L’approche facettaire par thermolésion, par exemple, s’appuie sur une méthode de ciblage nerveux précis sous contrôle radiologique, réduisant ainsi les risques neurologiques et la durée d’intervention. Cette personnalisation du traitement augmente les bénéfices neurologiques attendus, notamment dans la prise en charge des douleurs chroniques ou spasticité résistante.
Les recherches en cours s’orientent vers la durabilité des effets thérapeutiques. Des équipes analysent les facteurs de succès et échec, tout en testant différentes stratégies combinant rhizotomie lombaire, thermocoagulation, et traitement minimalement invasif. L’objectif ? Adapter les modalités à chaque cas clinique pour garantir une récupération fonctionnelle et un impact durable sur la qualité de vie.
La rhizotomie : définition de la procédure et techniques modernes
La définition de la procédure de rhizotomie se fonde sur la section sélective de certaines racines nerveuses au niveau de la moelle épinière, principalement pour traiter la spasticité ou apporter un soulagement lors de douleurs chroniques. En France, l’une des variantes les plus avancées demeure la rhizotomie dorsale sélective, réalisée dans des centres hospitaliers spécialisés comme l’hôpital Necker. Ce type d’intervention fait appel à une méthode de ciblage nerveux précis, souvent grâce aux technologies d’imagerie peropératoire ou à la stimulation électrique, afin de choisir les racines responsables des symptômes.
Les techniques de traitement nerveux se sont récemment affinées. Par exemple, l’approche facettaire par thermolésion consiste à appliquer une chaleur contrôlée sur la zone cible pour interrompre temporairement la transmission de la douleur. Cette méthode minimalement invasive figure parmi les options privilégiées pour le traitement de la douleur chronique lombaire ou cervicale, illustrant l’évolution des techniques thérapeutiques.
Les bénéfices neurologiques attendus incluent une réduction durable des spasmes, une meilleure récupération fonctionnelle attendue et un impact tangible sur la qualité de vie des patients présentant une spasticité invalidante ou une douleur neuropathique persistante.